専門医による
目の病気の解説


白内障・眼内レンズ
白内障とは

白内障・眼内レンズ
白内障とは
眼科専門医市川 慶
総合青山病院 眼科センター 部長
歳を重ねるにつれ、誰でも目の不調を感じることが多くなります。暗いところで文字が読みにくくなったり、物がぼやけて見えにくくなったり、目が疲れやすくてショボショボする、という声もよく聞きます。こんな症状が出たとき、大多数の方は眼科医に相談することなく「歳のせいだから仕方がない」と思い、老眼鏡に頼ったり、市販の目薬を使用したりします。
しかし、歳を重ねるにつれて進行する目の不調には、遠近の調節機能が衰えて見えにくくなる、「老眼」の他にも、さまざまな病気が隠れていることがあります。その中で最も多い眼の病気が「白内障」という病気です。
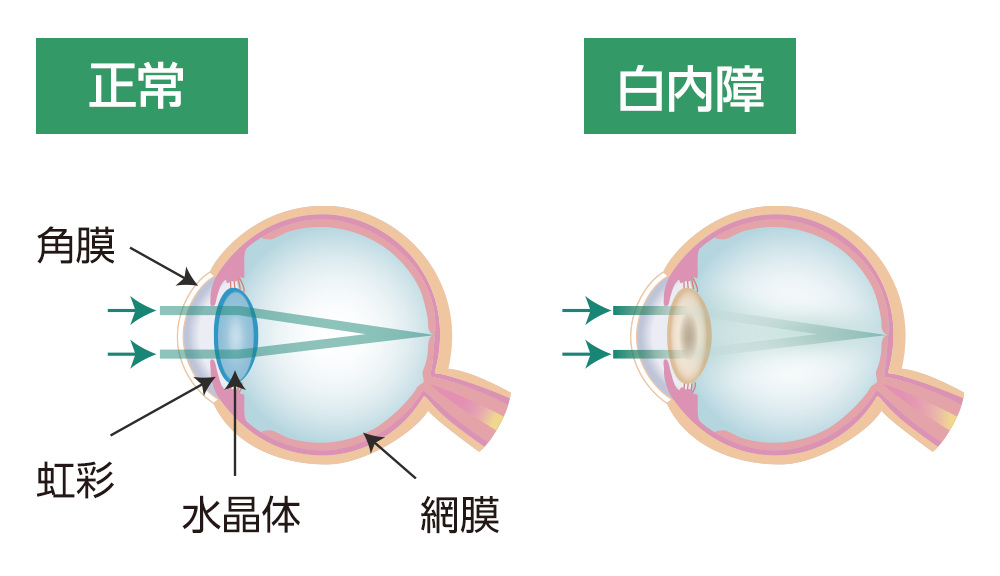
白内障とは人間の眼の中にあるレンズ(=水晶体)が濁ってしまう病気の事をいいます。
一般的な白内障は、老化によって発症するもので、早い方だと40歳前後で発症し、60歳を過ぎると80%以上の方が、80歳を過ぎるとほぼ100%の方に白内障の症状が認められます。つまり、白内障は白髪などと同じ「老化現象」のひとつだと言えます。平均寿命が80歳を超える長寿国・日本において、白内障は誰もがかかる目の病気なのです。
白内障の病状をひと言で説明すると、「目の中にある水晶体が濁る病気」です。
水晶体は主に水とタンパク質でできており、無色透明で、カメラのレンズのような役割を担います。対象物を見るとき、厚みをまわりの筋肉によって変化させることでピントを合わせています。目のレンズの役割を果たす水晶体が様々な原因で濁ってしまうと、当然、対象物がよく見えなくなってしまいます。
白内障の症状は、水晶体の濁り方によって異なります。
モヤがかかったようにぼやけて見えたり、光が拡散して眩しく見えたり、視力低下による目の疲れの原因となったり、物がダブって見たりなど様々な症状を引き起こします。また、進行度合いには個人差があり、片眼だけ白内障の症状が進行した方もいれば、両眼ほぼ同時に症状が進行する方もいます。ただし、片眼だけでも症状が出ていれば、もう一方の眼も白内障の症状がでてくることが多いです。
白内障が進行すると、視力が徐々に失われ、生活の質が著しく低下します。また、手術を受けようとした際に、手術がやりにくくなる場合もあります。老眼の症状が出始めている50歳以上で、白内障によって日常生活に不自由を感じている方は、少しでも早く手術を受けることをお勧めします。まだまだ働き盛りの年代で、視力の不安を感じながら毎日を過ごすことは、仕事をする上でも大きなマイナスになるでしょう。さらにその後の長い人生を考えると、1日でも早くクリアな視界を取り戻すことが「人生の質」を高めるに違いありません。白内障の手術は、病気の治療にとどまらず、再び良い視力を手に入れ、輝かしい日常生活を過ごすための手術でもあるのです。
白内障で最も危険なのは、治療も眼科の定期受診もせずに放っておくことです。白内障を発症してそのままにしておくと、進行し、場合によっては眼圧が高まって視野が狭くなる「緑内障」を引き起こす可能性があります。白内障が原因で起きる緑内障は急激に進行するタイプがあります。緑内障は最悪の場合、失明につながる恐ろしい眼疾患で、現在、日本では中途失明の原因第1位が緑内障です。緑内障のリスクを未然に防ぐためにも、白内障と思われる症状が出たら、早めに眼科を受診してください。
白内障を発症する要因のひとつは紫外線です。地上に届く紫外線には、A波とB波があり、白内障の原因となるのはB波です。肌に日焼けというダメージを与えるB波は、水晶体のタンパク質を傷め、白内障を引き起こします。長時間、強い紫外線を浴び続けると、白内障の進行が早まることが分かっています。
雲やガラスも通過するA波と異なり、B波は防御できますので、屋外ではUVカットのサングラスや、つばの広い帽子を着用するなどの対策を行うとよいでしょう。
白内障の手術の時期についてですが、50歳以上で見えづらいなどの症状がある場合は白内障の手術を行う事をお勧めします。また運転免許を持っている方については視力が0.7以上の基準を満たす必要があるため、自覚症状が少なくても行う必要があります。特にゆっくり進行する白内障のタイプの方はご自分が思っている以上に視力低下が進行している場合があります。免許更新試験場で指摘され免許更新が期限内に出来なくなる事などもあるため眼科の定期受診が必要です。また運転免許を返納または持っていない方については基本的には症状の程度で決定する事が可能です。ただし白内障の進行の影響で緑内障発作と呼ばれる急激な緑内障が起きてしまう方が一定の割合でいらっしゃいます。この緑内障発作はたとえ視力が1.0位あったとしても発症する場合がありますので、眼科への定期受診は重要となります。
1.まず、角膜の端の辺りを2~3mm程度切開をします。
この部分が超音波などの挿入を行うメインとなる大きい傷口となります。
2.眼球が凹まないようにヒアルロン酸を眼球内に入れ、眼球の形状を保ちます。
黒目と白眼の境目に1mm程度の切開をもう1箇所器具を入れるための小さい傷口を作ります。
3.細いピンセット又は先を曲げた針を用いて水晶体(レンズ)の入っている袋である水晶体嚢と呼ばれる 部分の前面に円形の穴を作り、水を用いて水晶体と水晶体嚢を分離します。
4.大きい傷口から超音波を発信する器具を挿入し、水晶体核と呼ばれる一番固い部分を砕いて吸引し ます。水晶体核の処理後、残存している皮質を別の吸引器具を用いてきれいに吸引します。
5.ヒアルロン酸を再度眼球内に入れ、水晶体嚢を膨らませ、眼内レンズを準備し、大きい傷口から水晶体 嚢内に挿入します。
6.眼内に入れてあったヒアルロン酸を吸引除去します。
7.傷口を閉じて手術を終了します。現在の手術は小切開のため、殆どの方は縫合の必要がありません。
単焦点眼内レンズを使った場合、基本的には遠くまたは近くにピントを合わせるため、遠くに合わせた場合は近くを見るのに老眼鏡が、近くに合わせた場合は遠くを見るのに眼鏡が必要となります。
そのためレンズの度数を調整する事で、術後の見え方を術前と変更する事も可能です。例えば、今まで近くは眼鏡無しでみえていた方が、遠くが見えるようにして、近くを眼鏡で見えるようにする場合です。しかし、見え方を全く変えてしまうと新しい見え方に適応できない可能性もありますので、主治医としっかりと術前に相談する事が重要です。
また、角膜(眼の表面の透明なドーム)の歪みが大きく乱視が強い方には、乱視を減らすトーリック眼内レンズと呼ばれる特殊な眼内レンズを使用する場合があります。
詳しくはトーリック眼内レンズの説明をご覧ください。
トーリック眼内レンズ
多焦点眼内レンズは、いくつかの場所に焦点が合うことで眼鏡を使用する頻度を減らすレンズです。保険で使用できるレンズと選定医療で使用出来るレンズ、全額自費になるものがあります。これらのレンズを使用した場合は、レンズの種類によって遠くと中間、または遠くと近く、または遠くと中間と近くと複数の箇所にピントを合わせる事が可能となります。ただ特殊なレンズ構造ですので、一部の方はその見え方に適応できない可能性もあり注意が必要です。
詳しくは眼内レンズの選び方の説明をご覧ください。
白内障の眼内レンズ
フェムトセカンドレーザーは恐ろしく短時間のレーザーによる爆発エネルギーで切開を行うレーザーです。フェムトセカンドレーザーの最大の特徴は、レーザーを焦点の合う任意の場所で使う事が出来る点です。よく見るガラスやクリスタル内に様々な立体的な加工がされた置物などをイメージしてもらうと任意の部分だけの処置が可能なレーザーである事がよく分かるかと思います。
ただし、全ての白内障手術の過程がレーザーで出来るわけではなく、前述の白内障手術の内、前嚢切開と角膜の切開に加えて水晶体分割を行う事が可能です。
詳しくはフェムトセカンドレーザー白内障手術の説明をご覧ください。
レーザー白内障手術とは
白内障の現在多くの施設で行われており、短時間で手術が終了する事も多く簡単に思われがちな手術です。しかし、手術である以上リスクも存在します。そのリスクである合併症は手術中と手術後にそれぞれありますので、十分に理解した上で手術を受けられることをお勧めします。
白内障となっている原因の水晶体が入っている嚢と呼ばれる袋が、器具の圧力などに耐えられずに破れてしまう破嚢と呼ばれる現象が起きる事があります。これは白内障進行していれば進行しているほどリスクが高くなります。破嚢が起きてしまった場合には硝子体と呼ばれる眼の中のゼリー状の物質が眼の前方に出てくる事が多い為、前方に出てきた硝子体を切除した後眼内レンズを残った袋の上の部分に固定します。
また、この嚢と呼ばれる袋はチン小帯と呼ばれるハンモックの紐のような組織によって、眼の中に固定されています。このチン小帯と呼ばれる部分が術前から一部弱っていたり切れてしまっている人が一定の割合でいますが、軽度の場合は白内障手術時に特殊な器具を囊の中に入れてサポートすることで、眼内レンズを囊の中に通常通り入れる事が可能です。ただ、チン小帯が一定以上切れてしまっている場合には眼内レンズを嚢の中に固定する事が無理となってしまい、眼内レンズを眼に直接縫い付けるなどの特殊な手術が必要となる事があります。
白内障がどんなに上手くいっていたとしても、傷口を作って手術を行うため眼の中に細菌やウイルスなどのバイ菌が入ってしまう事が稀にあります。特にアトピー性皮膚炎のコントロールが悪かったり、認知症などがあって眼を直ぐにこすってしまったりする癖がある場合は特にリスクが高くなるので注意が必要です。
術後に眼をこすらない様にする事はとても重要で、傷口からバイ菌が入らなくても逆に眼の中の水である前房水などが漏れてしまい眼の形が変わってしまったり、酷い場合には眼内レンズが嚢から飛び出してしまったりする事があります。
また術後直ぐに眼を使い過ぎてしまうと嚢胞様黄斑浮腫と呼ばれる眼の奥が腫れる病気の原因となります。そのため特に1ヶ月程度は眼を使い過ぎないように注意をしながら過ごす事が重要です。
最後に後発白内障と呼ばれる合併症があります。これは白内障手術の際に眼内レンズという眼にとっての異物を入れるため術後最も起きる合併症で、眼内レンズを入れている囊の一部が濁る事により起こります。この場合はレーザーを使って嚢を切開する手術が必要となります。しかしこの後発白内障によってレーザー手術がいつ頃必要になるかはかなり個人差があるため、白内障術後も定期受診が必要となる理由の一つです。
長野県小諸市相生町3-3-21
長野県飯田市八幡町438
岐阜県岐阜市長住町9丁目18番 加藤メディカルビル内3F
愛知県西尾市矢曽根町赤地70
三重県亀山市亀田町466-1
愛知県江南市勝佐町西町143
宮城県仙台市青葉区五橋1-6-23
五橋メディカルセンタービル内
愛知県豊川市小坂井町道地100-1
愛知県一宮市羽衣1-6 12号
愛知県名古屋市熱田区三本松町12-22
愛知県豊橋市東田町262
長野県下伊那郡阿南町北條2009-1
岐阜県可児市帷子新町2-72
愛知県一宮市浅井町小日比野字新太37
愛知県岡崎市井田西町2-5
三重県四日市市生桑町菰池458-1
愛知県瀬戸市北山町87-6
中華人民共和国 遼寧省 大連市
中国遼寧省大連市甘井子区松江路13-1号
モンゴル国 ウランバートル
Bayangol District
2nd khoroo, Seoul Street # 36/3
Bolor Melmii Eye Hospital Building
Ulaanbaatar, Mongolia
〒384-8588
長野県小諸市相生町3-3-21
TEL:0267-22-1070
閉じる
〒395-8502
長野県飯田市八幡町438
TEL:0265-21-1255
閉じる
〒500-8175
岐阜県岐阜市長住町9丁目18番
加藤メディカルビル内3F
TEL:058-254-0405
閉じる
〒445-0872
愛知県西尾市矢曽根町赤地70
TEL:0563-56-3308
閉じる
〒519-0163
三重県亀山市亀田町466-1
TEL:0595-83-0990
閉じる
〒483-8037
愛知県江南市勝佐町西町143
TEL:0587-56-4321
閉じる
〒980-0022
宮城県仙台市青葉区五橋1-6-23
五橋メディカルセンタービル内
TEL:022-227-6752
閉じる
〒441-0195
愛知県豊川市小坂井町道地100-1
TEL:0533-73-3777
閉じる
〒491-8551
愛知県一宮市羽衣1-6 12号
TEL:0586-72-1211
閉じる
〒456-0032
愛知県名古屋市熱田区三本松町12-22
TEL:052-883-1543
閉じる
〒440-0066
愛知県豊橋市東田町262
TEL:0532-64-1558
閉じる
〒399-1501
長野県下伊那郡阿南町北條2009-1
TEL:0260-22-2121
閉じる
〒509-0266
岐阜県可児市帷子新町2-72
TEL:0574-65-9888
閉じる
〒491-0104
愛知県一宮市浅井町小日比野字新太37
TEL:0586-51-5522
閉じる
〒444-0912
愛知県岡崎市井田西町2-5
TEL:0564-28-1411
閉じる
〒512-0911
三重県四日市市生桑町菰池458-1
TEL:059-330-6000
閉じる
〒489-0984
愛知県瀬戸市北山町87-6
TEL:0561-89-7100
閉じる
中華人民共和国 遼寧省 大連市
中国遼寧省大連市甘井子区松江路13-1号
TEL: +86-411-8689-9822
閉じる
モンゴル国 ウランバートル
Bayangol District
2nd khoroo, Seoul Street # 36/3
Bolor Melmii Eye Hospital Building
Ulaanbaatar, Mongolia
TEL: (976)-11-315409
閉じる